Méningite à méningocoque : Symptômes et traitements

Une variété d’organismes, y compris différentes bactéries, champignons ou virus, peuvent provoquer une méningite. La méningite à méningocoque, une forme bactérienne de la méningite, est une infection grave des méninges qui affecte la membrane cérébrale. Il peut causer de graves lésions cérébrales et est mortel dans 50% des cas s’il n’est pas traité.
La méningite à méningocoques, causée par la bactérie Neisseria meningitidis, revêt une importance particulière en raison de son potentiel à provoquer de grandes épidémies. Douze types de N. meningitides, appelés sérogroupes, ont été identifiés, dont six (A, B, C, W, X et Y) peuvent provoquer des épidémies.
La méningite à méningocoque est observée dans une variété de situations, allant de cas sporadiques, de petites grappes, à d’énormes épidémies à travers le monde, avec des variations saisonnières. La maladie peut affecter n’importe qui de n’importe quel âge, mais affecte principalement les bébés, les enfants d’âge préscolaire et les jeunes.
La répartition géographique et le potentiel épidémique diffèrent selon le sérogroupe. Il n’y a pas d’estimations fiables de la charge mondiale des maladies à méningocoques en raison d’une surveillance inadéquate dans plusieurs parties du monde. Le plus grand fardeau de la méningococcie se trouve dans une région de l’Afrique subsaharienne connue sous le nom de ceinture de la méningite, qui s’étend du Sénégal à l’ouest jusqu’à l’Éthiopie à l’est (26 pays). Pendant la saison sèche entre décembre et juin, les vents de poussière, les nuits froides et les infections des voies respiratoires supérieures se combinent pour endommager la muqueuse nasopharyngée, augmentant ainsi le risque de méningococcie. En même temps, la transmission de N. meningitidis peut être facilitée par des logements surpeuplés. Cette combinaison de facteurs explique les grandes épidémies qui se produisent pendant la saison sèche dans la ceinture de la méningite.
Transmission
Neisseria meningitidis infecte uniquement les humains; il n’y a pas de réservoir animal. Les bactéries sont transmises d’une personne à une autre par des gouttelettes de sécrétions respiratoires ou de la gorge provenant des transporteurs. Le tabagisme, le contact rapproché et prolongé – comme un baiser, un éternuement ou une quinte de toux sur quelqu’un, ou une vie rapprochée avec un porteur – facilite la propagation de la maladie. La transmission de N. meningitidis est facilitée lors des rassemblements de masse (les exemples récents incluent le pèlerinage de Haj et les jamborees).
Les bactéries peuvent être transportées dans la gorge et parfois submerger les défenses du corps permettant aux bactéries de se propager à travers le sang vers le cerveau. On croit que 1% à 10% de la population porte N. meningitidis dans leur gorge à un moment donné. Cependant, le taux de portage peut être plus élevé (de 10% à 25%) en situation épidémique.
Symptômes
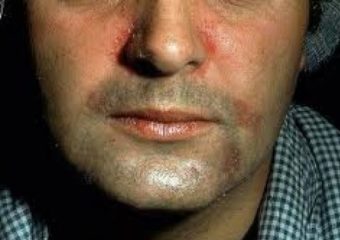
La période d’incubation moyenne est de quatre jours, mais peut aller de deux à dix jours. Les symptômes les plus courants sont une raideur de la nuque, une forte fièvre, une sensibilité à la lumière, une confusion, des maux de tête et des vomissements. De plus chez les nourrissons, la fontanelle bombée et le corps mou sont couramment trouvés. Une forme moins fréquente mais encore plus grave (souvent mortelle) de méningococcie est la septicémie méningococcique, caractérisée par une éruption hémorragique et un collapsus circulatoire rapide. Même lorsque la maladie est diagnostiquée rapidement et qu’un traitement adéquat est instauré, 8 à 15% des patients décèdent, souvent dans les 24 à 48 heures suivant l’apparition des symptômes. En l’absence de traitement, la méningite à méningocoque est mortelle dans 50% des cas et peut entraîner des lésions cérébrales, une perte auditive ou une incapacité chez 10% à 20% des survivants.
Diagnostic
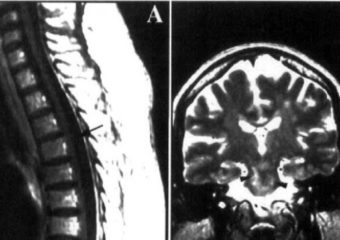
Le diagnostic initial de la méningite à méningocoque peut être fait par un examen clinique suivi d’une ponction lombaire montrant un liquide céphalo-rachidien purulent. Les bactéries peuvent parfois être vus dans des examens microscopiques du liquide céphalo-rachidien. Le diagnostic est soutenu ou confirmé par la croissance des bactéries à partir de spécimens de liquide céphalo-rachidien ou de sang, par des tests d’agglutination ou par réaction en chaîne de la polymérase (PCR). L’identification des sérogroupes et les tests de sensibilité aux antibiotiques sont importants pour définir les mesures de contrôle.
Surveillance
La surveillance, de la détection du cas à l’investigation et à la confirmation du laboratoire, est essentielle à la lutte contre la méningite à méningocoques. Les principaux objectifs comprennent:
– Détecter et confirmer les épidémies.
– Surveiller les tendances d’incidence, y compris la distribution et l’évolution des sérogroupes méningococciques.
– Estimer le fardeau de la maladie.
– Surveiller le profil de résistance aux antibiotiques.Surveiller la circulation, la distribution et l’évolution de certaines souches de méningocoques (clones).
– Estimer l’impact des stratégies de contrôle de la méningite, en particulier les programmes de vaccination préventive.
Traitement
La méningococcie est potentiellement mortelle et devrait toujours être considérée comme une urgence médicale. L’admission dans un hôpital ou un centre de santé est nécessaire. L’isolement du patient n’est pas nécessaire. Un traitement antibiotique approprié doit être commencé le plus tôt possible, idéalement après la ponction lombaire si une telle ponction peut être effectuée immédiatement. Si le traitement est commencé avant la ponction lombaire, il peut être difficile de faire croître les bactéries à partir du liquide céphalo-rachidien et de confirmer le diagnostic. Cependant, la confirmation du diagnostic ne doit pas retarder le traitement. Une gamme d’antibiotiques peut traiter l’infection.
Mieux vaut prévenir que guérir. Des vaccins homologués contre la méningococcie sont disponibles depuis plus de 40 ans. Au fil du temps, il y a eu des améliorations majeures dans la couverture des souches et la disponibilité du vaccin, mais à ce jour, il n’existe aucun vaccin universel contre la méningococcie. Les vaccins sont spécifiques au sérogroupe et confèrent différents degrés de protection. Trois types de vaccins sont disponibles:
– Les vaccins polysaccharidiques
Ils sont utilisés lors d’une réponse aux épidémies, principalement en Afrique: ils sont soit bivalents (sérogroupes A et C), trivalents (A, C et W), soit tétravalents (A, C, Y) et W). Ils ne sont pas efficaces avant l’âge de 2 ans. Ils offrent une protection de 3 ans mais n’induisent pas l’immunité collective.
– Les vaccins conjugués :
Ils sont utilisés en prévention (dans les calendriers de vaccination de routine et les campagnes de prévention) et en réponse aux flambées: ils confèrent une immunité plus longue (5 ans et plus), empêchent le portage et induisent l’immunité collective. Ils peuvent être utilisés dès l’âge d’un an. Les vaccins disponibles comprennent: monovalent C monovalent A tétravalent (sérogroupes A, C, Y, W).
– Vaccin à base de protéines, contre N. meningitidis B.
Il a été introduit dans le calendrier de vaccination de routine et utilisé dans la riposte aux flambées.